? 14 min
“Ne postoje neizlječive stvari, postoje samo stvari za koje čovjek još uvijek nije pronašao lijek.“
Bernard Baruch, 30. travanj 1954 (slobodan prijevod citata s engleskog jezika)
Što je medicinsko istraživanje?
Ponekad nazivano i eksperimentalnom medicinom, medicinsko (biomedicinsko) istraživanje se sastoji od različitih znanstvenih grana, od temeljnih do kliničkih primijenjenih znanosti. Razne znanstvene discipline su obično uključene: biologija, medicina, fizika, računalne znanosti, matematika, kemija i farmakologija. Generalna namjera medicinskih itraživanja je poboljšanje ljudskog zdravlja i opće dobrobiti.
Povijest medicinskih istraživanja
Povijest medicinskih istraživanja je zamršena ali istovremeno iznimno zanimljiva i uključuje niz izazova, od znanstvenih do etičkih, pravnih i regulatornih. Dok medicinska istraživanja kao pojam obuhvaćaju temeljne znanosti i epidemiološka istraživanja, kao i kliničke studije, povijest svakog zasebnog segmenta je komplicirana i postoji cijeli niz zanimljivih povijesnih otkrića, često slučajnih, koji su uzrokovali razvoj znanosti kakva danas postoji. Sjetite se samo Mendelovih pokusa s graškom, Jennerovog uspjeha s malim boginjama, Flemingovog slučajnog otkrića penicilina, ili otkrića DNK strukture od strane Franklinove, Watsona, Cricka, i Wilkinsa.
Kada raspravljamo o medicinskim istraživanjima, i specifično o kliničkim studijama, mnogi bi se nemalo iznenadili kad bi znali da je prvo kliničko istraživanje opisano u Bibliji, u Knjizi Danijela. Prema tekstu, kralj Nabukodonozor nenamjerno je proveo nekontrolirani medicinski eksperiment. Kao iskusan vojni strateg, dao je uputu vojnicima da isključivo jedu meso i piju vino, misleći da je takva prehrana optimalna za dobro fizičko stanje. Dio vojnika kraljevskog porijekla je bio naviknut na biljnu prehranu te se usprotivio naredbama kralja Nabukodonozora. Kralj je dopustio da nastave sa svojom uobičajenom prehranom, ali samo tijekom sljedećih 10 dana. Nakon 10 dana, ustanovio je da su vojnici na pretežno biljnoj ishrani boljeg fizičkog stanja te je dopusto da se i dalje nastave hraniti po istom režimu.
U modernom dobu, liječnik James Lind se spominje kao pionir onoga što danas smatramo kontroliranim kliničkim istraživanjem. Lindovo istraživanje o skorbutu kod mornara je poznati primjer koji se često spominje u znanstvenim krugovima. Naime, on je otkrio da prehrana koja obiluje citrusima unutar jednog tjedna pomaže mornarima da se oporave od posljedica skorbuta, dok je stanje ostalih mornara, čija prehrana nije sadržavala “vitamin C”, ostalo nepromijenjeno. Od 12 mornara, odnosno sudionika istraživanja:
- Dvoje je uzimalo četvrt jabukovače po danu,
- Dvoje je dobilo 25 kapi eliksira vitriola 3x dnevno,
- Dvoje je dobivalo više žlica octa 3x dnevno,
- Dvoje, koji su imali najuznapredovani oblik skorbuta, su dobili niz tretmana s morskom vodom,
- Dvoje su dobili poseban lijek od strane brodskog liječnika,
- I naposljetku, dvoje su uzimali dvije naranče i limun dnevno.
Ostatak prehrane je bio identičan za sve mornare. Lindovo istraživanje je opisano u svibnju 1747.
Stoljeće kasnije, placebo je upotrebljen po prvi put, kad je 1863. američki liječnik Austin Flint planirao kliničku studiju u kojoj je prvi put usporedio placebo tretman (visoko razrijeđenu biljnu tinkturu) s ustanovljenim aktivim lijekom u pacijentima koji su bolovali od reume. Nije ustanovio nikakvu značajnu razliku između dvaju tretmana.
Prvo dvostruko slijepo ispitivanje je bilo provedeno 1943.-1944. od strane Medical Research Council (MRC) u Ujedinjenom Kraljevstvu. Cilj straživanja je bilo ispitati učinkovitost patulina kao lijeka za običnu prehladu. Sama provedba istraživanja bila je rigorozna i ustanovljen je strogi raspored ne bi li vrsta lijeka bila skrivena od pacijenta i liječnika. Medicinske sestre koje su razvrstavale lijekove su to činile u zasebnoj sobi kako ne bi izložile sudionike i istraživače riziku otkrivanja lijeka. Rezultati nisu pokazali nikakvu prednost upotrebe patulina.
Prva randomizirana studija je bila provedena 1946. godine, opet od strane MRC u Ujedinjenom Kraljevstvu, kako bi se ispitao učinak streptomicina na plućnu tuberkulozu. Pacijenti su bili randomizirani u grupu koja je primila streptomicin s preporukom da miruju (S slučaj) ili u groupu koja je samo dobila preporuku za mirovanjem (C slučaj). Prije nego što su krenuli sudjelovati u studiji, pacijenti nisu nikad primili streptomicin (jer su postojale ograničene zalihe u Ujedinjenom Kraljevstvu) i nisu znali kojem tretmanu će biti izloženi. Ovo istraživanje je poznato po iznimno pedantnom dizajnu i provedbi, a i po upotrebi mjere nepristranog ishoda (rendgenska snimka analizirana od strane stručnjaka slijepih za tretman).
U modernom dobu, evolucija raznih dizajna studija, kao i uspostavljanje regulatorne okosnice je od velikog značaja. Dok je, ukratko, etički i moralni aspekt sadržan u Hipokratovoj zakletvi koja brani činiti nažao pacijentima, tijekom II. svjetskog rata, taj se princip potpuno stavio po strani. Takva situacija je dovela do razvoja etičkih standarda u medicinskim istraživanjima, međunarodne smjernice nastale 1947., poznate kao Nürnberški kodeks, koji je naglasio važnost aspekta dobrovoljnog sudjelovanja. 1964, dodatne smjernice su razvijene kako bi opisale principe uporabe ljudskih sudionika u medicinskim istraživanjima. Ta smjernica je poznata kao Helsinška deklaracija, koja se dosljedno od nastanka obnavlja, pri čemu je zadnje ažuriranje bilo 2008 godine.
1996, dobra klinička praksa (engl. Good Clinical Practice (GCP)) je objavljena od strane međunarodne konferencije za harmonizaciju (engl. International Conference on Harmonization (ICH)) tehničkih uvjeta potrebnih za registraciju farmaceutskih produkata za upotebu u ljudima, koja predstavlja univerzalni, međunarodno priznat zlatni standard za etičku provedbu kliničih istraživanja.
Tipovi medicinskih istraživanja
Medicinska istraživanja su generalno podijeljena na primarna i sekundarna istraživanja.
Prema poljima ispitivanja, studije u medicinskim istraživanjima dijelimo na:
- Temeljna (eksperimentalna) istraživanja
- Epidemiološka istraživanja
- Pretklinička istraživanja
- Klinička istraživanja
Epidemiološke i kliničke studije se dalje mogu razvrstati u intervencijske i ne-intervencijske. Često nije jednostavno klasificirati studiju u jednu od četiri kategorije, uzevši u obzir da studija može biti kompleksna, dugotrajna i da može sadržavati elemente svih tipova medicinskih istraživanja (Figura 1).
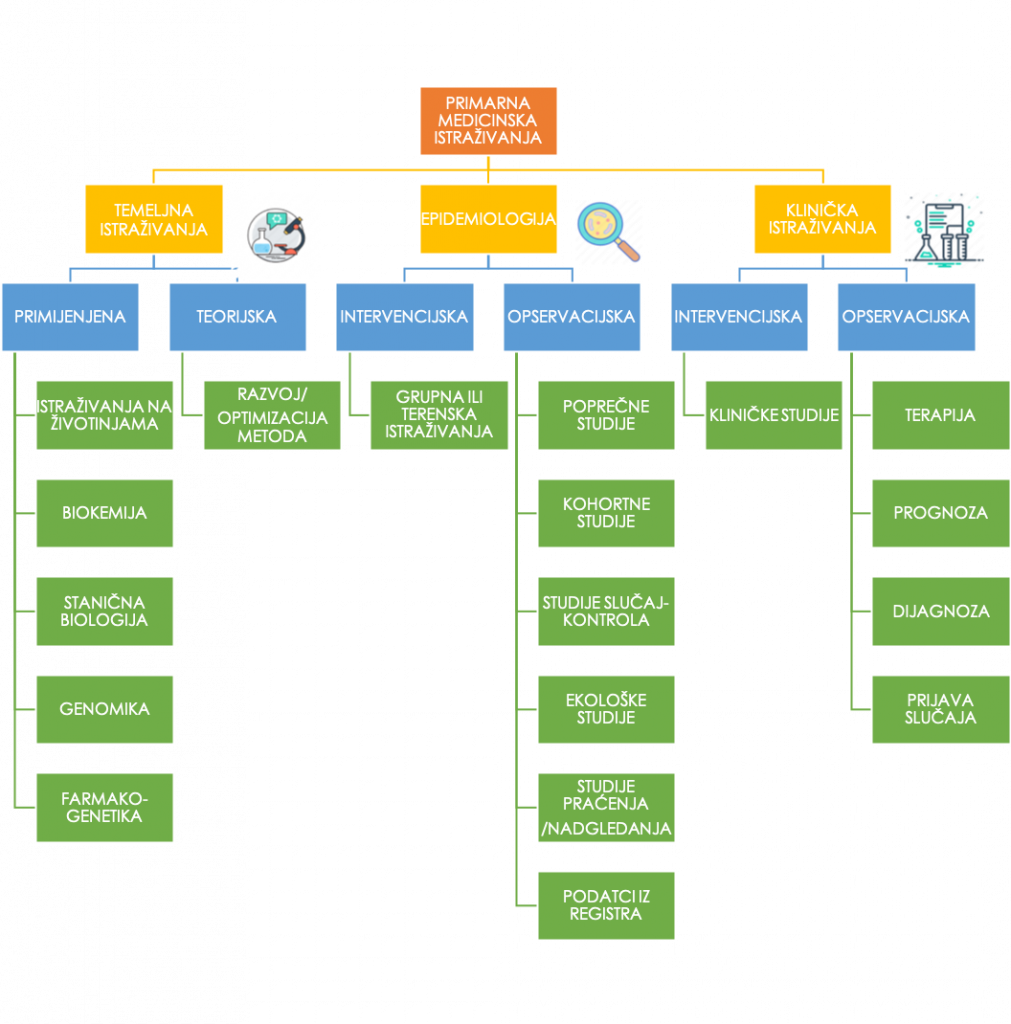
Temeljna medicinska istraživanja
Temeljna medicinska istraživanja općenito ispituju mehanizme bolesti i pokušavaju pridonijeti razumijevanju ljudskog zdravlja i kompleksnih fizioloških puteva. Specifično, takva istraživanja uključuju ispitivanja i eksperimente na ponašanju, svojstvima i odnosima određenog elementa (npr. stanice, molekule, genetskog materijala, patogena, spoja) kako bi se doprinijelo generalnom znanju i ustanovio temelj za ostale tipove istraživanja.
Temeljna ispitivanja mogu biti primijenjena i teorijska, ovisno o namjeri: i) rješavanje problema koji se istražuje praktički, ii) razvoj ili poboljšavanje metode koje podupiru primijenjena istraživanja. Niz disciplina je uključen u temeljna istraživanja, od statističara, fizičara, bioinformatičara, biologa, kemičara, itd.
Ugrubo, temeljna istraživanja se satstoje od stanične i molekularne biologije, neuroznanosti, imunologije i fiziologije i uključuju eksperimente na životinjama, istraživanja na razini stanice, fiziološka i genetska ispitivanja, i mogu ispitivati svojstva lijeka. Temeljna istraživanja se mogu također koristiti kako bi se poboljšale ili optimizirale analitičke procedure, slikovna dijagnostika i genetičko sekvenciranje.
Ovakav tip istraživanja se najčešće provodi na sveučilištima i znanstvenim ustanovama/institutima i može biti financiran javno ili od strane vlade. Prednost ove vrste istraživanja je da se može provesti u kontroliranim uvjetima, pri čemu većina varijabli može biti pod određenom kontrolom, a jedna varijabla može biti ispitivana. Takva razina kontrole je umjetna, ali, kao posljedica, omogućuje relativno brz napredak u razumijevanju ljudskog zdravlja i bolesti.
Epidemiološka istraživanja
Epidemiologija je metoda koja se koristi u pronalasku uzroka zdravstvenih ishoda i bolesti u populaciji. U epidemiologiji, zajednica predstavlja “pacijenta/subjekta” istraživanja, i pojedinci se tretiraju isključivo kao dio kolektiva. Epidemiološka istraživanja se fokusiraju na ispitivanje distribucije, povijesnih promjena i uzroka u frekvenciji bolesti.
U istraživanju, nasuprot kliničkim studijama, koje promatraju učinak intervencije na pojedinca, epidemiološke studije istražuju uzorke bolesti u populaciji koja je izložena intervenciji.
Epidemiološke studije, kao i kliničke studije, mogu biti intervencijske i ne-intervencijske. Intervencijske epidemiološke studije podrzumijevaju davanje intevencije od strane istraživača kao dio dizajna same studije. Primjeri takvih studija su grupna (specifična kohorta) ili terenska istraživanja (regija ili država). Kao primjer, intervencija može biti u obliku zaštitnih mreža za krevet tretiranih insekticidom koje služe u prevenciji malarije. U tom primjeru, zaštitne mreže bi se podijelile u jednom selu uz upute stanovnicima da spavaju pod njima, uzevši u obzir da su komarci koji prenose Plasmodium falciparum, infektivnog agenta koji uzrokuje malariju, najviše aktivni noću. Drugo selo, u istoj regiji, ali geografski odvojeno, bi koristilo vlastite metode zaštite od komaraca koje su i do tada koristili, i tako bi služilo kao kontrolna grupa. Važno je navesti da su dva sela u istoj regiji jer bi to značilo da su populacije dosta slične. Također je od važnosti da su dva sela geografski razdvojena kako bi se spriječio prijenos znanja o zaštitnim mrežama. Te stavke predstavljaju preduvjet za primjerenu kontrolu. Opisana studija je primjer klaster-randomizirane studije koja se može koristiti za ispitivanje intervencije između grupa ljudi koje dijele iste osnovne osobine, što je neophodan preduvjet za kliničke i epidemiološke studije.
Općenito, studija može biti randomizirana na razini pojedinca ili skupine (pojedinačno ili klaster-randomizirana studija). U posljednjem primjeru, ne bi bilo ni etično ni praktično primijeniti randomizaciju na razini pojedinca u istom selu (pri čemu bi neki pojedinci dobili mreže a drugi ne), jer bi cijelo selo neizbježno bilo izloženo znanju o zaštitnim mrežama, te bi kontrolna grupa potencijalno krenula mijenjati navike. S druge strane, grupa koja je dobila zaštitne mreže bi mogla potencijalno biti više zaštićena od zaraze malarijom u usporedbi s kontrolom, što bi moglo imati pozitivne posljedice, ali bi kompromitiralo ishod studije jer primjerena neovisna kontrola ne bi postojala.
Opservacijske studije, u usporedbi s intervencijskim, su ne-eksperimentalne i ispituju poveznice između izloženosti i ishoda. Takve studije mogu biti poprečne (engl. cross-sectional), studije slučaj-kontrola (engl. case-control), i kohortne (engl. cohort) studije (Tablica 1).
| Opservacijske epidemiološke studije | Opis | Važne definicije |
| Poprečne studije (engl. cross-sectional) | Podatci o populaciji su prikupljeni u određenom vremenskom trenutku (poprečni presjek (engl. cross-section) vremena) | Studije prevalencije (koliko ljudi ima ishod/bolest u određenom trenutku) |
| Studije slučaj-kontrola (engl. case-control) | Započinje promatranjem ishoda i istražuje izloženost retrospektivno u vremenu | Slučaj = prisutstvo ishoda/bolesti Kontrola = odsutstvo ishoda/bolesti |
| Kohortne studije (engl. cohort) | Promatra skupinu/grupu (kohortu) tijekom određenog vremenskog perioda (prospektivno) kako bi se istražila izloženost | Longitudinalne studije (vremenska poveznica između izloženosti i ishoda ustanovljena) Studije incidencije (koliko ljudi razvije bolest tijekom određenog vremenskog perioda) |
Poprečne studije ispituju prisutstvo izvjesnih bolesti i izloženost potencijalim faktorima rizika u određenom vremenskom trenutku. Često se nazivaju i studijama prevalencije jer istražuju koliko pojedinaca u populaciji u danom vremenskom trenutku imaju bolest koja se istražuje.
Studije slučaj-kontrola uspoređuju slučajeve (= one koje imaju bolest) s kontrolom (= one koje nemaju bolest) u vremenskom periodu. Nekoliko faktora izloženosti se mogu promatrati retrospektivno da bi se ustanovilo ima li trajanje izloženosti ili učestalost izloženosti (npr. pušenje) utjecaja na razvoj bolesti (npr. karcinom pluća). Pojam koji se često koristi u sprezi s ovakvim studijama je omjer izgleda (engl. odds ratio, OR). OR prestavlja izglednost da se ishod dogodi u prisutstvu određene izloženosti, u usporedbi s izglednosti da se isto dogodi u odsutstvu te iste izloženosti. Mana studija slučaj-kontrola je da ne mogu ispitati incidenciju (koliko se novih slučajeva bolesti pojavljuje u vremenskom periodu).
Nasuprot studijama slučaj-kontrola, kohortne studije mogu promatrati incidenciju, tj. koliko često se određena bolest pojavljuje između dvije ili više grupa tijekom vremenskog perioda. Takve studije predstavljaju prospektivnu istragu jer istražuju ishode od jednog trenutka u vremenu do drugog budućeg trenutka. Pojam koji se vezuje uz kohortne studije je relativni rizik ili omjer rizika (engl. relative risk ili risk ratio, RR), što predstavlja vjerojatnost da se ishod (npr. karcinom pluća) dogodi u grupi koje je izložena u usporedbi s vjerojatnošću da se ishod dogodi u grupi koje ni je izložena (npr. pušenju).
Epidemiološke studije se mogu provoditi pri sveučilištima, bolnicama i raznim neprofitnim ili vladinim organizacijama i ministarstvima, gdje su epidemiolozi najčešće zaposleni. Osim toga, mogu raditi i u organizacijama za profit kao što su farmaceutske industrije. Epidemiolozi često borave “na terenu” i obično su u prvom planu kad postoji opasnost za javno zdravstvo kao što je izbijanje zaraze, epidemije ili pandemije.
Pretklinčka istraživanja
U istraživanjima lijekova, rigorozna pretklinčka istraživanja prethode kliničkim ispitivanjima. Klinička ispitivanja započinju s intervencijom (lijekom, cjepivom, uređajem) koja se koristi “prvi put u čovjeku” (engl. “First Time in Human” (FTiH)). Da bi se ustanovila početna doza i istražila toksikologija/štetnost produkta, pretklinčka istraživanja se provode najčešće u primjerenim životinjskim modelima.
Ovisno o razredu produkta, produkt može proći razne stadije i tipove pretklinčkih istraživanja. Takve studije uključuju farmakodinamiku – engl. pharmacodynamics/PD (što produkt čini tijelu), farmakokinetiku – engl. pharmacokinetics/PK (što tijelo čini produktu u smislu apsorpcije, distribucije, metabolizma i izlučivanja) te toksikologije. Temeljem rezultata in vitro (u stanici) i in vivo (u životinjskom modelu), tim slijedom, sigurna početna doza za ljude se može ekstrapolirati alometrički (preko usporedbe oblika, anatomije, fiziologije i ponašanja).
Izbor primjerenog životinjskog modela ovisi o mogućnosti da se rezultati ekstrapoliraju na ljude. Na primjer, primati mogu biti sjajan model za cijeli niz bolesti, ali što se virusa tiče, neki ljudski virusi nisu sposobni zaraziti primate. U tom slučaju se koristi najbliži životinjski model koji se može zaraziti istim virusom kao i čovjek. Sličnost u metabolizmu, probavi, enzimatskoj aktivnosti, sličnost u anatomiji i fiziologiji se ispituju kako bi se pronašao najprimjereniji model. U posljednje vrijeme, uporaba životinja u istraživanjima je ograničena zbog etičnosti i visokih cijena – no, u istraživanju lijekova i cjepiva, korištenje životinjskih modela je neophodno zbog sigurnosnih razloga. Regulatorna tijela (kao što su Agencija za hranu i lijekove Sjedinjenih Američkih Država – engl. Food and Drug Administration; FDA i Europska agencija za lijekove – engl. European Medical Agency; EMA), zbog sigurnosnih razloga, obično neće dopustiti odvijanje kliničkih studija u ljudima bez prethodnog testiranja u najmjanje dvije vrste sisavaca.
Pojam pretklinička istraživanja se odnosi na razvoj medicinskih produkata (lijekova, cjepiva i uređaja), koji se najčešće provodi u farmaceutskoj instrustriji. Razni profili znanstvenika su uključeni u takvim istraživanjima, od onih koji rade u laboratoriju do analitičara.
Klinička istraživanja
Klinička istraživanja se provode u ljudima kako bi se ispitala sigurnost i učinkovitost intervencije za koju se smatra da bi mogla unaprijediti ljudsko zdravlje. Dok pod pojmom “klinička studija” podrazumijevamo intervencijske studije, klinička istraživanja mogu biti i ne-intervencijska (engl. non-interventional (NIS = non-interventional study)), pri čemu je intervencija istraživača svedena na minimum. Primjer bi bio uzimanje lijeka prema uputi o lijeku i prema nahođenju liječnika, te istovremeno sudjelovanje u studiji. Takva istraživanja omogućuju istraživačima da dobiju uvid u podatke o lijeku iz “stvarnog svijeta” koristeći epidemiološke metode, nasuprot podatcima iz striktno kontrolirane intervencijske studije.
Intervencijske kliničke studije su posebno strogo regulirane i cijeli niz bitnih koraka se mora provesti kako bi se osigurala sigurnost sudionika, preciznost provedbe studije, pouzdanost istraživanja, procjena ishoda te provedba analiza. Takve studije predstavljaju kompleksnu platformu podvrgnutu nizu pravnih i etičkih uvjeta, bez kojih, većina lijekova, koji se svakodnevno koriste da poboljšaju naše zdravlje i dugovječnost, ne bi nikad bila prisutna na tržištu.
Kako bi naučili više o temi kliničkih istraživanja, kompleksnosti povezane s provedbom istih i razumjeli poteškoće u izbacivanju lijekova ili cjepiva na tržište, očekujte budući članak “Klinička istraživanja – drugi dio: “Klinička istraživanja”)”.
Bibliografija
Aggarwal R. and Ranganathan P. Study designs: Part 4 – Interventional studies, Perspect Clin Res. 2019 Jul-Sep; 10(3): 137–139.
Bhatt A. Evolution of Clinical Research: A History Before and Beyond James Lind, Perspect Clin Res. 2010 Jan-Mar; 1(1): 6–10.
Manja V. and Lakshminrusimha S. Epidemiology and Clinical Research Design, Part 1: Study Types, Neoreviews. 2014 Dec 1; 15(12): e558–e569.
Röhrig B. et al. Types of Study in Medical Research, Part 3 of a Series on Evaluation of Scientific Publications, Dtsch Arztebl Int. 2009 Apr; 106(15): 262–268.
Centers for Disease Control and Prevention (CDC). 2021. “Epidemiology.” Last edited on 17 June 2016. https://www.cdc.gov/careerpaths/k12teacherroadmap/epidemiology.html
OpenMD, 2021. “Types of Primary Medical Research.” Last edited on 2 September 2021. https://openmd.com/guide/medical-research
Wikipedia. 2021 “Epidemiology.” Last edited on 12 October 2021 https://en.wikipedia.org/wiki/Epidemiology
Wikipedia. 2021. “Medical research.” Last edited on 8 November 2021. https://en.wikipedia.org/wiki/Medical_research#Basic_medical_research
Wikipedia. 2021. “Preclinical development.” Last edited on 20 August 2021. https://en.wikipedia.org/wiki/Preclinical_development